Testes preliminares de um implante contendo um novo medicamento indicam que ele pode prevenir infecção por HIV durante um ano, no que pode vir a se tornar um novo marco na prevenção de infecções.
O novo implante, desenvolvido pela companhia farmacêutica Merck (no Brasil, MSD), foi testado em apenas uma dúzia de pacientes, por 12 semanas. Mas os especialistas estavam bastante empolgados com seu potencial para revolucionar a longa batalha contra o HIV.
A pesquisa foi descrita na terça-feira (23) em uma conferência internacional sobre a Aids realizada na Cidade do México.
Novos métodos de prevenção do HIV são desesperadamente necessários. Cerca de 75 milhões de pessoas contraíram o vírus letal desde que a epidemia da Aids começou. Hoje, 1,7 milhão de pessoas continuam a ser infectadas a cada ano —a despeito de décadas de promoção do uso de camisinhas e da abstinência, e de anos de esforços para convencer as pessoas a usarem uma pílula todos os dias para prevenir infecção.
"Se —e enfatizo o se— um teste mais amplo comprovar que o método ministra um nível de medicação que ofereça proteção por um ano, isso mudaria o jogo", disse o médico Anthony Fauci, diretor do Instituto Nacional de Alergia e Doenças Infecciosas dos Estados Unidos e um dos mais respeitados especialistas em Aids.
O médico Robert Grant, pesquisador da Universidade da Califórnia em San Francisco que comandou o teste histórico realizado em 2010 que comprovou que uma pílula de uso diário era capaz de bloquear a infecção por HIV, disse que previa que o novo e poderoso remédio usado no implante revolucionaria a prevenção.
O aparelho "parece ideal de muitas maneiras", ele acrescentou. "Pode ser removido se houver efeitos colaterais ou infecção por HIV".
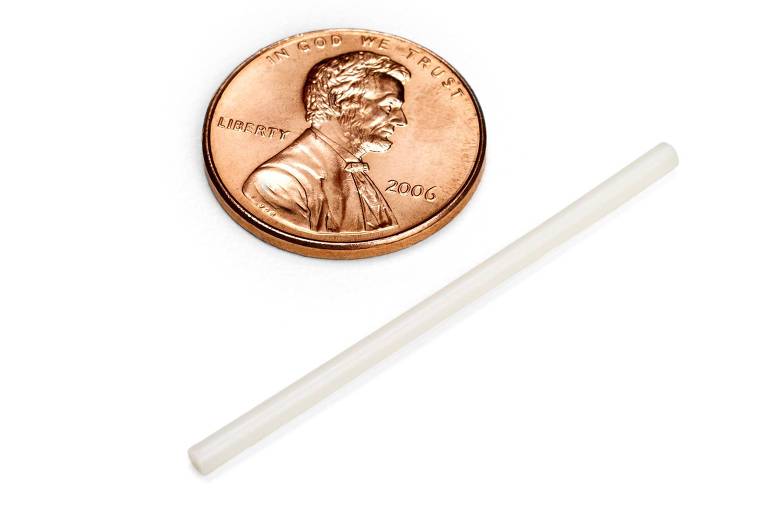
A inovação da MSD é ministrar o novo medicamento de combate ao retrovírus, islatravir, por meio de uma tecnologia comprovada, usada há muito para o controle de natalidade: um bastão plástico do tamanho de um fósforo inserido logo abaixo da pele do antebraço, que lentamente libera doses minúsculas da medicação.
Muitas pessoas em risco de infecção por HIV, especialmente mulheres na África, estão desesperadas por métodos de prevenção mais fáceis de usar e de ocultar que um vidro de pílulas.
De acordo com a Unaids, mais de seis mil mulheres com idade inferior a 24 anos são infectadas a cada semana, e 80% dos adolescentes infectados na África são meninas.
Adolescentes africanas são muitas vezes vítimas de estupro ou sofrem pressão para fazer sexo com homens mais velhos em troca de comida, roupas ou dinheiro.
Outro estudo divulgado na terça na mesma conferência reforça a descrição da vulnerabilidade extrema das jovens africanas.
Nele, 427 mulheres e adolescentes da África do Sul e Zimbábue receberam pílulas de Truvada, uma forma de profilaxia pré-exposição (PrEP, na sigla em inglês) para prevenção da infecção por HIV, usada nos Estados Unidos.
Elas receberam lembretes regulares de que deveriam tomar as pílulas todos os dias, mas depois de um ano exames de sangue demonstraram que apenas um terço delas continuavam a usar o medicamento. Apenas 9% das mulheres e meninas participantes usaram o remédio com regularidade suficiente para manter níveis protetores do composto em sua corrente sanguínea.
Os autores do estudo continuam a entrevistar participantes sobre os motivos para que elas tenham abandonado o uso do remédio. Mas as mulheres africanas dizem que em muitos casos não podem manter remédios para HIV em casa por medo de que parentes, amigos e amantes as acusem de imoralidade ou de serem portadoras de HIV. Algumas temem ser ameaçadas ou espancadas.
(Testes clínicos entre mulheres africanas muitas vezes deixam de produzir resultados, ou produzem resultado de difícil interpretação, porque há participantes que se inscrevem para os testes mas raramente usam as intervenções em teste. Em entrevistas posteriores, algumas delas admitem que só aderiram porque os testes oferecem assistência médica gratuita e modestos pagamentos por participação.)
O remédio usado nos novos implantes é o islatravir, que até a semana passada era conhecido como EFdA ou MK-8591. É o primeiro de uma nova classe de medicamentos conhecidos como "nucleoside reverse transcriptase translocation inhibitors", que bloqueiam os movimentos da enzima responsável por clonar o DNA do vírus para que este possa infectar novas células.
"O islatravir tem alguns atributos notáveis", disse o médico Roy Baynes, diretor de medicina da MSD.
Ele é dez vezes mais potente que qualquer remédio anterior contra o HIV, e por isso quantidades minúsculas são efetivas, o que reduz o risco de efeitos colaterais. O medicamento persiste no corpo por tempo relativamente longo —depois de cinco dias, metade da dose permanece— e por isso pode ser ministrado com menos frequência do que outros remédios contra o HIV.
Ao contrário de alguns medicamentos para o HIV, o islatravir é absorvido pelos tecidos anais e genitais, onde a maioria das infecções começam. E porque ataca um passo diferente do processo infeccioso, o medicamento parece não dar origem a variantes virais com resistência cruzada a outros remédios contra o HIV.
Outras companhias farmacêuticas reportaram sucessos recentes com formas mais duradouras de prevenção do HIV. Por exemplo, injeções de cabotegravir ou rilpivirine nos tecidos glúteos profundos protegeram participantes de estudos por um mês.
Mas injeções intramusculares mensais são inconvenientes e ocasionalmente dolorosas. E implantes podem ser removidos. A meia-vida do cabotegravir injetável, por exemplo, é de cerca de 40 dias. Se o usuário desenvolver uma infecção por HIV apesar da injeção, a droga persistente pode levar o vírus a mudar para uma forma resistente.
Ainda que os cientistas estejam empolgados com as possibilidades do implante da MSD, alertam que o método continua a precisar de comprovação.
O medicamento protegeu ratos e macacos contra tentativas múltiplas e deliberadas de infectá-los, mas testes humanos até agora só levaram em conta a segurança: determinar se algumas pessoas eram capazes de tolerar o implante por três meses sem efeitos colaterais perigosos.
A suposição de que o implante poderia proteger contra o HIV por um ano foi desenvolvida quando pesquisadores estimaram o grau de proteção da droga e a capacidade de carga do implante. Um teste em condições reais envolveria usar o implante em milhares de pessoas sexualmente ativas ou usuárias de drogas, e rastrear quantas delas terminam infectadas.
Um teste como esse seria longo e dispendioso, disse Mitchell Warren, diretor executivo da AVAC, uma organização de prevenção da Aids.
Os participantes não podem receber o implante e ser instruídos a fazer sexo ou usar drogas. A ética requer que lhes sejam oferecidos os melhores métodos possíveis de prevenção, entre os quais PrEP oral, camisinhas, seringas limpas e aconselhamento intensivo sobre sexo seguro e uso seguro de drogas.
Isso significa que muitos participantes teriam de ser acompanhados por anos, para ver se os implantes funcionam melhor que outros métodos.
Baynes, da MSD, se recusou a discutir como o próximo teste seria desenvolvido ou quanto duraria. Ele disse que a empresa estava estudando realizá-lo tanto nos Estados Unidos, onde a maior parte das transmissões de HIV acontecem entre homens gays, e na África, onde o vírus costuma ser transmitido entre homens e mulheres.
Ele tampouco quis discutir o custo, limitando-se a dizer que "temos o compromisso de oferecer um preço responsável".
O preço é uma questão altamente contenciosa quanto à PrEP. As grandes esperanças quanto a um fim rápido da epidemia de Aids despertadas pelo estudo de Grant em 2010 desapareceram depois que número relativamente baixo de americanos começou a usar o Truvada —em parte porque a Gilead, detentora da patente sobre o remédio, elevou o preço do tratamento a US$ 20 mil por ano e processou todos os concorrentes que tentaram colocar versões genéricas no mercado.
Outras organizações de pesquisa começaram a testar implantes subdérmicos semelhantes para prevenção de HIV, por exemplo um que contém uma nova forma de tenofovir, o principal princípio ativo do Truvada.
Os preços altos dos métodos de prevenção vem sendo uma decepção constante, disse Grant. "Sempre surge um novo objeto reluzente, e as pessoas comentam que o custo não importa".



Comentários
Os comentários não representam a opinião do jornal; a responsabilidade é do autor da mensagem.